Корь : симптомы и лечение.
- Подробности
- Опубликовано: 04.09.2023 06:02
Корь: описание болезни
Корь — вирусная инфекция опасная для детей и взрослых.
Болезнь может протекать легко и с последующим формированием пожизненного иммунитета, а может привести к серьёзным проблемам со здоровьем,вплоть до смерти. Специфического лечения кори нет, но защитить от болезни может прививка.
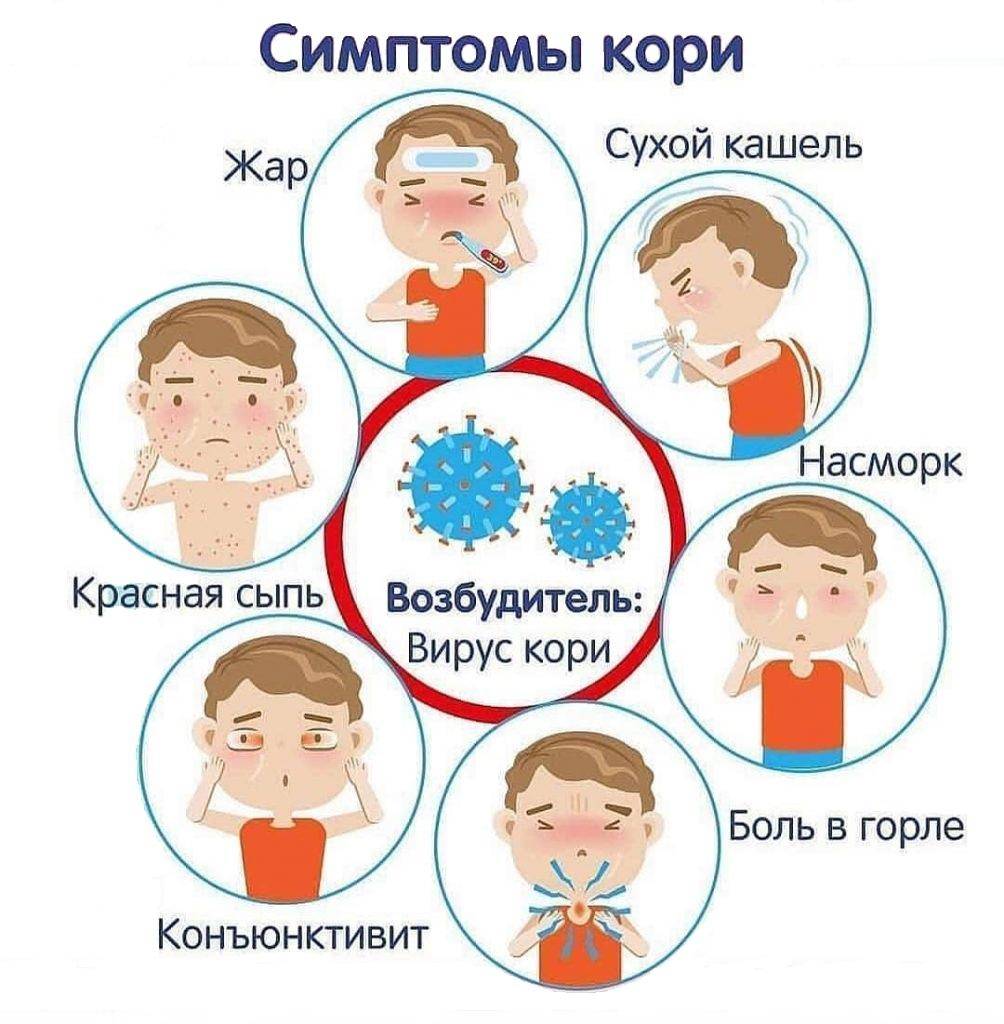
Корь — инфекционное заболевание, которое передаётся от человека к человеку по воздуху и часто приводит к осложнениям. Проявляется сыпью, воспалением верхних дыхательных путей, кашлем, высокой температурой и слабостью. Заразность кори — почти 100%, это означает, что человек без иммунитета при контакте с вирусом точно заболеет.
Как передаётся корь
Чаще всего корь распространяется воздушно-капельным путём. Заболевший при разговоре, кашле или чихании с капельками слюны выделяет вирусы — в воздухе они остаются до 2 часов.
Другие люди могут заразиться при вдыхании инфицированного воздуха. Коревой вирус очень летучий: с восходящим потоком воздуха он способен проникать в другие помещения через шахты лифта или вентиляционные системы. Именно поэтому во времена, когда в больницах не было инфекционных боксов (изолированных палат), для пациентов с корью выделяли верхние этажи.
Вирус кори может попасть в организм и контактным путём: через руки, если здоровый человек трогает предметы, на которых находится вирус, а потом прикасается к носу, рту или глазам.
Восприимчивость к кори у неболевших и невакцинированных людей — около 95%.
Заражённый человек становится источником инфекции ещё до того, как у него проявятся первые симптомы — пока он не подозревает, что опасен для окружающих. Поэтому заболевший свободно посещает общественные места, а все, у кого нет иммунитета против кори, становятся при этом мишенями для вируса.
Механизм развития кори
Входные ворота для вируса кори — слизистые оболочки верхних дыхательных пути.
Общие симптомы кори:
- температура 38–39 °C;
- насморк;
- грубый сухой кашель;
- тошнота;
- покраснение слизистой оболочки глаз — конъюнктивит;
- интоксикация — слабость, озноб, головная боль, снижение аппетита.
К специфическим относятся коревая энантема и пятна Бельского — Филатова — Коплика.
Человек, инфицированный корью, может передавать вирус другим людям за 4 дня до появления первых симптомов и до 4-го дня высыпаний.
Выздоровление — период пигментации, который начинается с 3–4-го дня после появления сыпи и длится 1–2 недели. Высыпания темнеют, затем становятся медно-коричневыми и начинают исчезать в том же порядке, как и появлялись. Исчезновение элементов сыпи сопровождается мелким шелушением и лёгким зудом. Следов на теле не остаётся.
В это время улучшается и общее состояние пациента: нормализуется температура, уменьшается кашель. Иммунитет после перенесённой инфекции, как правило, сохраняется на протяжении всей жизни.
Случаи повторного заболевания корью встречаются очень редко, в основном они связаны с появлением серьёзного дефекта иммунитета на фоне ВИЧ-инфекции, опухолевой патологии или лечения иммунодепрессантами.
Распространенные осложнения кори:
- крупозный ларингит — воспаление и отек гортани с сужением её просвета;
- бронхит — воспаление слизистой оболочки бронхов;
- пневмония — воспаление лёгких;
- отит — воспаление уха;
- стоматит — воспаление слизистой оболочки рта;
- энтероколит — воспаление тонкого и толстого кишечника;
- менингит — воспаление мозговых оболочек;
- энцефалит — воспаление вещества головного мозга;
- острый рассеянный энцефаломиелит — аутоиммунное заболевание головного и спинного мозга.
Все эти осложнения объединяет то, что они развиваются или в разгар болезни, или в ближайшие дни-недели после выздоровления, когда ослабленный болезнью организм атакует вторичная инфекция или возникают аутоиммунные осложнения.
Однако есть одно отсроченное осложнение кори, которое может возникнуть через 5–10 лет после перенесённой инфекции — подострый склерозирующий панэнцефалит (ПСПЭ).
Это грозное заболевание развивается из-за того, что вирус кори после выздоровления полностью не исчезает из организма, а частично сохраняется и приобретает способность скрываться от иммунитета (персистенция вируса).
Спустя годы патоген активируется и наносит вред структурам центральной нервной системы (ЦНС). Медленная нейроинфекция чаще возникает у людей, которые заразились корью в возрасте до 2 лет.
Клинические проявления ПСПЭ начинаются с изменений поведения (раздражительность, агрессия, неряшливость), а заканчиваются двигательными и когнитивными расстройствами. Наиболее значимые из них: нарушение речи, письма, запоминания информации, судороги, изменение походки, непроизвольные движения. Склерозирующий панэнцефалит приводит к полному распаду личности, коме и гибели пациента.
Лечение кори
Специфического лечения кори нет. Врач назначает симптоматическую терапию в зависимости от симптомов, тяжести болезни и вероятных осложнений.
Группы препаратов, которые может назначить врач при типичном течении кори:
- жаропонижающие — при лихорадке выше 38 °C;
- витамин А — при кори запасы витамина А истощаются, что приводит к снижению сопротивляемости заболеванию и вторичным инфекциям;
- противокашлевые — при сухом навязчивом кашле;
- муколитики и отхаркивающие — при появлении влажного кашля для облегчения выведения мокроты;
- назальные сосудосуживающие — кратковременно при насморке и заложенности носа.
Возбудитель болезни — вирус, поэтому антибактериальные препараты при кори неэффективны. Антибиотики врач может назначить только при развитии вторичных бактериальных осложнений либо для их профилактики.
Профилактика кори
Главное в профилактике кори — не допустить распространения высокозаразного заболевания и начала эпидемии. Для этого применяют раннюю диагностику и изолируют заболевших до 5-го дня от момента появления сыпи.
Единственный эффективный индивидуальный способ защиты от кори — вакцинация. Первую прививку делают детям в 12 месяцев, вторую — в 6 лет. По данным исследований, после первой введённой вакцины иммунитет формируется в 69–81% случаев, после второй — в 95% и сохраняется максимум на 18 лет.
Через 10 лет после прививки только у трети вакцинированных в крови есть защитные антитела.
Проверить силу иммунитета можно с помощью анализа крови на антитела IgG к вирусу кори. Если уровень противокоревых антител низкий — защита от вируса ослабела и пора делать ревакцинацию. Взрослым рекомендуется проверять уровень IgG-антител против кори каждые 5 лет.
Людям, которые по каким-то причинам не делали плановую прививку и находились в очаге инфекции, проводят экстренную вакцинацию в первые 72 часа от момента контакта с больным корью.
Невакцинированным беременным и детям, которые не достигли прививочного возраста (менее 6 месяцев), для предотвращения распространения инфекции вводят противокоревой иммуноглобулин — в его составе уже есть антитела к вирусу.
После введения иммуноглобулина формируется пассивный иммунитет и вероятность заболеть корью в ближайшее время уменьшается. Если человек всё же заразится, то болезнь протекает в лёгкой форме, а вероятность осложнений минимальна.